Accueil » Ressources pour le lycée » Première ES et L » Activités - 1°ES et L
Infertilité et aide à la procréation : analyses médicales et documents
Sommaire des documents disponibles :
1. L'infertilité de différents couples
2. Quelques techniques d'aide médicale à la procréation
3. Données et tests réalisés sur les spermatozoïdes
Comparaison de spermogrammes
Tests sur les spermatozoïdes
4. Données sur l'appareil reproducteur de la femme
Comparer des hystérographies
(Description de l'activité et les consignes)
Sources
Certains documents de ce dossier sont extraits de manuels scolaires : Bordas 1ES 2001 p.131, Bordas TS programme 2002 p.356 et Nathan TS 1994 p.225. Les analyses proviennent d'un laboratoire de Nancy.
1. L'infertilité de différents couples
Couple A
Madame Agnès A. (couple A) :
Hystérographie :
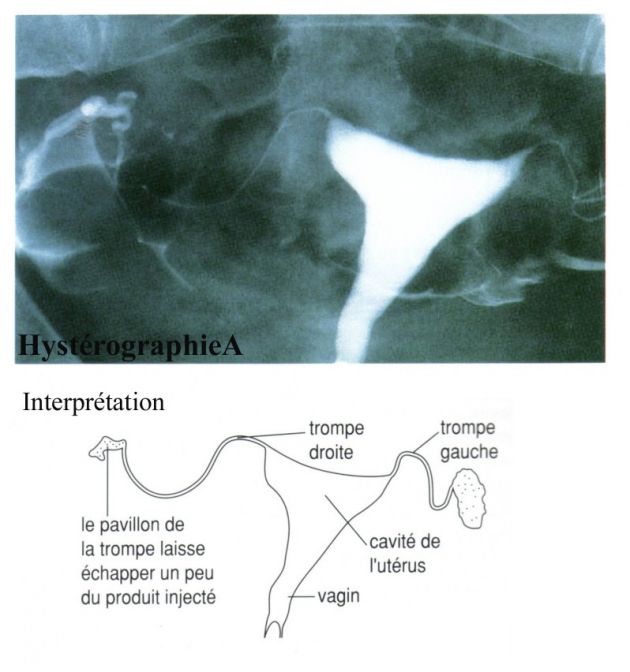
Monsieur Albert A. (couple A) :
Analyse de sperme :

Données de référence :
- Numération : nombre de spermatozoïdes supérieur à 20 000 000 par mL de sperme ;
- Mobilité : plus de 50 % de formes mobiles dans le sperme ; au maximum 70 % de formes immobiles après 6 heures ;
- Anomalies : au maximum, 70 % de formes anormales.
Retourner au sommaire des documents (haut de page)
Couple D
Madame Doris D. (couple D) :
Hystérographie :
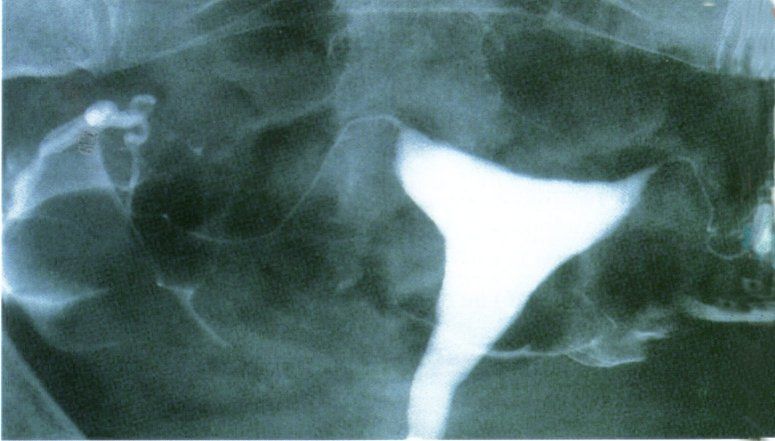
L’hystérographie consiste à injecter un produit opaque aux rayons X par le col de l’utérus et à visualiser son passage dans les trompes.
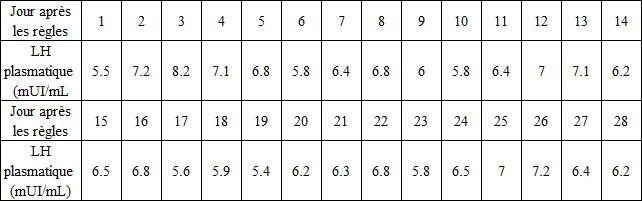
Le médecin prescrit des examens sanguins pour réaliser un dosage quotidien de LH pendant un mois.
Résultats dans le tableau ci-dessous :
Monsieur Didier D. (couple D) :
Spermogramme :

Données de référence :
- Numération : nombre de spermatozoïdes supérieur à 20 000 000 par mL de sperme ;
- Mobilité : plus de 50 % de formes mobiles dans le sperme ; au maximum 70 % de formes immobiles après 6 heures ;
- Anomalies : au maximum, 70 % de formes anormales.
Retourner au sommaire des documents (haut de page)
Couple E
Madame Evelyne E. (couple E) :
Hystérographie :
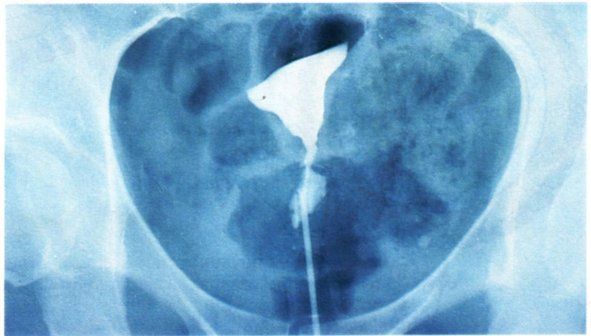
Monsieur Eric E. (couple E) :
Analyse de sperme :

Données de référence :
- Numération : nombre de spermatozoïdes supérieur à 20 000 000 par mL de sperme ;
- Mobilité : plus de 50 % de formes mobiles dans le sperme ; au maximum 70 % de formes immobiles après 6 heures ;
- Anomalies : au maximum, 70 % de formes anormales.
Retourner au sommaire des documents (haut de page)
Couple S
Madame Sylvie S. (couple S) :
Hystérographie :

Monsieur Serge S. (couple S)
Analyse de sperme :

Données de référence :
- Numération : nombre de spermatozoïdes supérieur à 20 000 000 par mL de sperme ;
- Mobilité : plus de 50 % de formes mobiles dans le sperme ; au maximum 70 % de formes immobiles après 6 heures ;
- Anomalies : au maximum, 70 % de formes anormales.
Retourner au sommaire des documents (haut de page)
2. Quelques techniques d'aide médicale à la procréation
-
L’insémination artificielle consiste à déposer des spermatozoïdes « préparés » dans la cavité utérine de la femme. Elle peut être réalisée avec le sperme du conjoint (IAC) ou avec le sperme d’un donneur (IAD).
-
L’IAC est utilisée quand la qualité du sperme est insuffisante. Il faut alors améliorer ce dernier par certaines techniques physiques. Elle est aussi pratiquée lorsque la progression des spermatozoïdes est limitée par la qualité de la glaire cervicale.
-
L’IAD est employée lorsque le sperme du conjoint est infertile.
-
La fécondation in vitro et le transfert d’embryon (FIVETE). Une de ses indications principales est l’obstruction des trompes. Technique exposée dans le vidéogramme « Fécondation in vidéo ».
Les ovaires sont stimulés par des injections d’hormones pour permettre la croissance et la maturation de plusieurs follicules. Le médecin ponctionne ensuite les ovocytes. Ce prélèvement se fait sous échographie et parfois sous anesthésie locale.
Hors de l’utérus, les ovocytes et les spermatozoïdes (du conjoint ou d’un donneur) sont mis en contact dans une éprouvette pour la fécondation.
Deux à trois jours plus tard deux à quatre embryons (en général) sont transférés dans l’utérus de la femme. -
L’Injection Intra Cytoplasmique d’un Spermatozoïde (ICSI) est une technique récente qui consiste à injecter directement un spermatozoïde dans le cytoplasme d’un ovocyte, sous le microscope à l’aide d’une micro-aiguille.
-
La stimulation ovarienne par un traitement hormonal adapté, est pratiquée en cas de dysfonctionnement de l’ovaire et dans les protocoles de fécondation in vitro et d’insémination artificielle.
Un exemple : Résultats d’un traitement au clomiphène.
Le clomiphène est un analogue structural des oestrogènes et inhibe leur action en se fixant préférentiellement sur les récepteurs hypothalamiques.
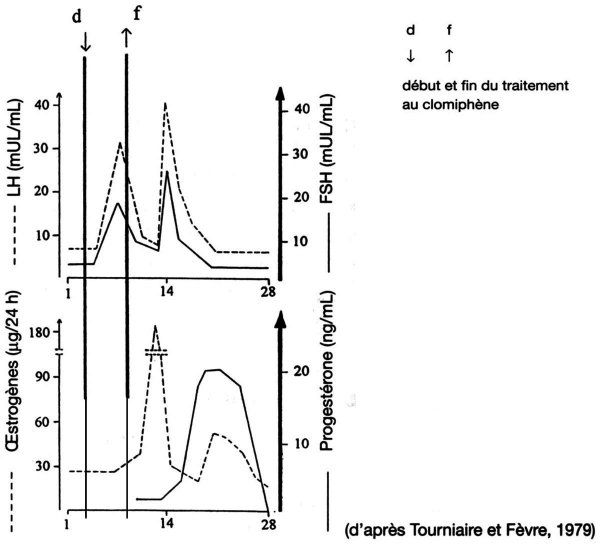
Retourner au sommaire des documents (haut de page)
3. Données et tests réalisés sur les spermatozoïdes
-
Un couple d’adultes jeunes (20-25 ans), à fertilité normale, et désirant un enfant, a statistiquement une chance sur cinq de concevoir un enfant lors d’un cycle. Ce n’est qu’après au moins deux ans de vie commune sans enfant cependant désiré qu’on peut raisonnablement parler d’infécondité.
15% des couples sont inféconds et 4% définitivement stériles. L’infertilité d’un couple peut avoir des origines variées :
- des problèmes féminins : troubles de l’ovulation (20 à 35% des cas), l’obstruction ou l’altération des trompes (25 à 40%), infections des voies génitales, glaire cervicale défavorable aux spermatozoïdes, ...
- des problèmes masculins : obstruction du canal déférent, sperme anormal (spermatozoïdes absents ou en nombre insuffisant, peu mobiles, pourcentage trop élevé de spermatozoïdes anormaux...), …Les spécialistes estiment que l’origine de l’infécondité d’un couple est féminine dans un tiers des cas, masculine dans 20%, mixte dans 20 à 45%. Enfin, dans 8 à 20% des cas, aucune cause anatomique ou physiologique n’est détectée.
-
Comparaison de spermogrammes (nouvelle fenêtre)
-
Tests sur les spermatozoïdes (nouvelle fenêtre)
Retourner au sommaire des documents (haut de page)
4. Les données sur l'appareil reproducteur de la femme
-
Comparer des hystérographies (nouvelle fenêtre)
Description de l'activité et consignes






 mentions légales
mentions légales plan du site
plan du site sommaire
sommaire contact
contact remonter
remonter